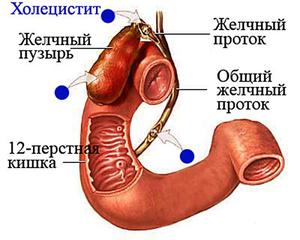
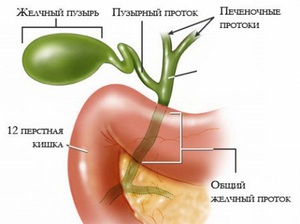
 Поражение слизистой оболочки желчного пузыря, изменение физических и биохимических свойств желчи вызывает воспалительное заболевание – холецистит. Это самое опасное заболевание внутренних органов. Оно не только болезненное, но имеет и тяжелые последствия. Чаще подвергаются заболеванию люди, имеющие лишний вес.
Поражение слизистой оболочки желчного пузыря, изменение физических и биохимических свойств желчи вызывает воспалительное заболевание – холецистит. Это самое опасное заболевание внутренних органов. Оно не только болезненное, но имеет и тяжелые последствия. Чаще подвергаются заболеванию люди, имеющие лишний вес.
Формы холецистита
В медицине выделяются 2 клинические формы заболевания:
- острая;
- хроническая.
Острая форма наиболее опасна. Возникает при наличии камней (конкрементов) непосредственно в пузыре или его протоках. 90% всех случаев болезни сопровождено камнеобразованием. Болезнь называется желчекаменной или калькулезным холециститом.
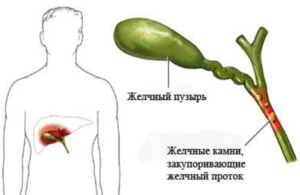 Холестерин, билирубин и соли кальция накапливаются в пузыре, образуются камни, которые увеличиваются постепенно в размерах. Они повреждают слизистую и препятствуют желчеоттоку. Попадая в протоки, камни препятствуют оттоку желчи из пузыря. Нарушается нормальная работа органа, возникает дискомфорт, тяжесть в правом боку, а потом это приводит к воспалению или перитониту.
Холестерин, билирубин и соли кальция накапливаются в пузыре, образуются камни, которые увеличиваются постепенно в размерах. Они повреждают слизистую и препятствуют желчеоттоку. Попадая в протоки, камни препятствуют оттоку желчи из пузыря. Нарушается нормальная работа органа, возникает дискомфорт, тяжесть в правом боку, а потом это приводит к воспалению или перитониту.
Калькулезный холецистит носит чаще острый характер, поэтому медицинская помощь должна оказываться срочно. Часто требуется хирургическое вмешательство. Хроническая форма встречается реже, но опасность несет также серьезную.
Переход хронической формы в острую контролировать очень трудно. В этой форме воспаление вызывается присутствием в желчном пузыре паразитирующих микроорганизмов. Эту форму называют некалькулезным холециститом.
Причины возникновения и симптомы холецистита
Причин, приводящих к воспалению в желчном пузыре, много. Но основными считаются:
- образование камней;
- психоэмоциональное перенапряжение;
- беспорядочное питание,
 злоупотребление жирной и соленой пищей;
злоупотребление жирной и соленой пищей;- пищевая аллергия;
- наследственная отягощенность расстройства иммунитета;
- резкое снижение веса;
- гормональный дисбаланс при приеме контрацептивов;
- изгибы и перегородки, затрудняющие желчеотток.
В хроническом варианте протекания болезнь может быть бессимптомной. Такое бывает у небольшой части людей. Но в большинстве случаев холецистит заявляет о себе яркими клиническими проявлениями. Особенно выражены они после обильного застолья с алкоголем и жареными блюдами, эмоционального напряжения, чрезмерной физической нагрузки.
Симптомы холецистита выражают себя:
- тупой или острой болью в правой стороне подреберья;
- вздутием живота и горьким привкусом во рту, тошнотой, расстройством стула и непереносимостью жирных продуктов;
- интоксикацией с появлением слабости, мышечной ломоты;
- головной болью и потливостью, предменструальным напряжением.
Перечисленные симптомы наблюдаются одновременно не все. Выраженность боли варьируется от едва ощутимой до нестерпимой. Это зависит от формы протекания заболевания.
Диагностика холецистита
Чтобы грамотно провести лечение холецистита, надо своевременно провести диагностику. Она начинается с осмотра пациента доктором, назначается дополнительное лабораторное обследование. Лабораторная диагностика острого холецистита включает:
 Общий анализ крови. Лейкоцитоз, анемия, повышение СОЭ подтвердят воспалительный процесс.
Общий анализ крови. Лейкоцитоз, анемия, повышение СОЭ подтвердят воспалительный процесс.- Биохимический анализ крови. Выявляется заболевание в стадии обострения.
- Анализ кала. Исключает паразитарную инвазию.
- Посев желчи. Выявляет и уточняет вид болезнетворных бактерий и их чувствительность к определенным лекарствам.
- Рентгенография живота. Обнаруживает камни, подтверждает наличие воспаления.
- При необходимости пациентам назначается аппаратная диагностика для анализа проходимости протоков и предупреждения осложнений.
Лекарственное лечение холецистита
Лечение определяется в зависимости от стадии холецистита и тяжести его протекания. Лечение холецистита в острой форме проводится только в стационаре. Госпитализация при хроническом холецистите не обязательна, если нет болевого синдрома. Лечение может быть консервативным или радикальным (хирургическим). Консервативное лечение применяют при хроническом течении заболевания.
В него входят следующие методы:
- диета;
- лекарственная терапия;
- экстракорпоральная литотрипсия (ударно-волновая).
В период обострения любой формы холецистита больным назначаются лекарства:
- антибактериальные средства (нитроксолин, невиграмон, бисептол и другие);
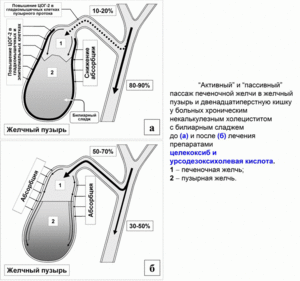 антибиотики, которые проникают в желчь и уничтожают инфекцию (эритромицин, оксациллин);
антибиотики, которые проникают в желчь и уничтожают инфекцию (эритромицин, оксациллин);- противопаразитарные лекарства (вермокс, немозол, тиберал);
- спазмолитические лекарства (папаверин, бускопан, мебеверин);
- дезинтоксикационные препараты (глюкоза, реамберин);
- паранефральная новокаиновая блокада (при сильной боли);
- анальгетики ненаркотического характера (спазган, триган, баралгин);
- средства, стабилизирующие вегетативную нервную систему (мелипрамин, элениум, эглонил);
- противорвотное лекарство (домперидон, метоклопрамид); иммуномодуляторы (ликопид, тимоптин, имунофан).
После купирования воспалительного процесса камни растворяют с помощью лекарств. Принимать их надо под наблюдением доктора и в индивидуально установленных дозах. Принимаются лекарства регулярно, лечение длительное. Обязателен врачебный и лабораторный контроль.
Бескаменный холецистит в фазе ремиссии лечится желчегонными лекарствами. Арсенал таких средств чрезвычайно богат. Но лечение должен назначить врач, потому что не исключено обострение.
Хирургическое лечение заболевания
Оперативное вмешательство возможно только при нефункционирующем желчном пузыре, постоянных обострениях, частых коликах и при неэффективности медикаментозного лечения. Удаление желчного пузыря (холецистэктомия) в зависимости от доступа бывает:
 Традиционным. Разрезается брюшная стенка для открытого доступа пузыря. Операция травматичная, восстановление длительное;
Традиционным. Разрезается брюшная стенка для открытого доступа пузыря. Операция травматичная, восстановление длительное;- Лапараскопическим. Через несколько проколов вводят инструмент с видеокамерой к желчному пузырю. Операция переносится легко, реабилитация проходит быстро.
- Камни могут разрушаться специальными ударно-волновыми установками. Метод применяют лишь при холестериновых камнях и сохраненной способности пузыря сокращаться. Дополнительно назначается лекарственная терапия для устранения возможных фрагментов камней.
Осложнения при холецистите
Любая форма заболевания предполагает развитие осложнений. Особенно опасные случаи требуют безотлагательного хирургического вмешательства. Может возникнуть:
 Некроз (омертвление стенки) желчного пузыря.
Некроз (омертвление стенки) желчного пузыря.- Эмпиема или гнойное воспаление.
- Формирование свищей между пузырем кишкой, лоханкой или желудком. Образование отверстия в стенке (перфорация). Через него содержимое пузыря поступает в брюшную полость и ведет к ее воспалению.
- Перихолецистит. Воспаление переходит на близлежащие органы.
- Закупорка желчевыводящих путей.
- Рак желчного пузыря.
Что такое холецистит многие не знают. А ведь в развитии холецистита большую роль играет неправильное питание. Жареные, жирные и маринованные продукты питания содержат много холестерина и жирных кислот. В пузыре образуются холестериновые отложения и камни. Следствием неправильного питания является ожирение. Жировые отложения вызывают различные болезни, в т. ч. и холецистит.
Естественные процессы в организме задерживает гиподинамия. Она значительно влияет на торможение многих обменных процессов организма. Замедляется отток желчи из полости пузыря. Такой застой ведет к образованию камней.
Профилактика холецистита
 Если есть подозрение на заболевание желчного пузыря, то надо обратить внимание на появление во рту горького привкуса, боли в правом подреберье, частых отрыжках. Игнорировать боли не стоит. Доктор назначит обследование и лечение.
Если есть подозрение на заболевание желчного пузыря, то надо обратить внимание на появление во рту горького привкуса, боли в правом подреберье, частых отрыжках. Игнорировать боли не стоит. Доктор назначит обследование и лечение.
Часто приступ холецистита проходит самостоятельно. Визит к доктору больной откладывает. Но это может спровоцировать осложнение и в экстренном порядке потребуется оперативное вмешательство. Врача надо вызывать при первых симптомах на холецистит. Запрещается ставить грелки, клизмы, пить слабительные средства. Можно только положить ледяной компресс на область желчного пузыря на 15 минут.